認識吞嚥功能障礙
吞嚥是一項涉及約 50 對肌肉與多條神經高度協調的複雜動作,確保食物安全運送。而吞嚥功能障礙(又稱吞嚥障礙)是指肌肉或神經受損,導致食物、液體或藥物從口腔運送到胃部的過程中出現困難。根據受損的部位,吞嚥障礙一般可分為口咽性與食道性兩大類:
1. 口咽性吞嚥障礙
- 神經系統損傷:
- 中風:約 30% 至 70% 的中風患者會出現吞嚥困難,主因是控制肌肉的神經受損或大腦協調功能喪失
- 退化性疾病:如帕金森氏症、阿茲海默症/失智症
2. 食道性吞嚥障礙
這類情況發生在食物進入食道後,患者常感到食物卡在胸骨後方。如出現阻塞情況,多數是由於惡性或良性腫瘤導致食道逐漸變窄
如何判斷吞嚥功能是否出現障礙?
若進食過程中出現以下情況,應及早求醫:
- 開始減少或拒絕進食肉類、乾飯或水,只願意吃軟爛食物
- 吞一口食物需要用兩、三次吞嚥動作才能進食完畢,原本 20 分鐘能吃完的飯,現在需要 1 小時以上
- 進食時不斷發出「咳咳」聲,試圖清除氣管上方的殘餘物
- 吞嚥時面部表情猙獰、頸部肌肉繃緊,或出現憋氣現象;吞嚥後說話帶有水聲或痰音,這暗示液體正停留在聲帶上方,有吸入氣管的風險
- 飯後發現食物遺留在臉頰一側或舌下,患者卻不自覺
另外,反覆發燒或肺炎也是容易被忽略的病徵,若頻繁出現不明原因的發燒、黃痰,可能是隱性吸入所引致的吸入性肺炎。
若吞嚥問題未獲得及時診斷與處理,會引發以下連鎖性的健康危害:
- 吸入性肺炎:這是最嚴重的併發症。當食物或液體誤入氣管而非食道時,細菌會進入肺部引發感染
- 窒息風險:若食物碎片完全阻塞氣管,可能會引致窒息,甚至危及生命
- 營養不良與脫水:由於進食變得困難或令人恐懼,患者往往會減少攝取食物,導致體重迅速下降、肌肉萎縮及免疫力下降
- 生活質素下降:患者可能因為擔心嗆咳或尷尬而避免社交聚餐,進而引發焦慮或抑鬱
哪類人士屬吞嚥功能障礙高風險族群?
針對口咽性吞嚥障礙,跨專業團隊(通常由耳鼻喉科醫生與語言治療師組成)會進行一系列精密評估,以確認食物進入食道前的安全性和效率。檢查一般包括:
- 臨床評估:詢問病徵持續時間、有否體重下降、肺炎病史等
- 口腔功能檢查以及吞嚥測試:讓患者嘗試不同質地的食物(如:液體、糊狀、固體),並透過檢查來判斷風險
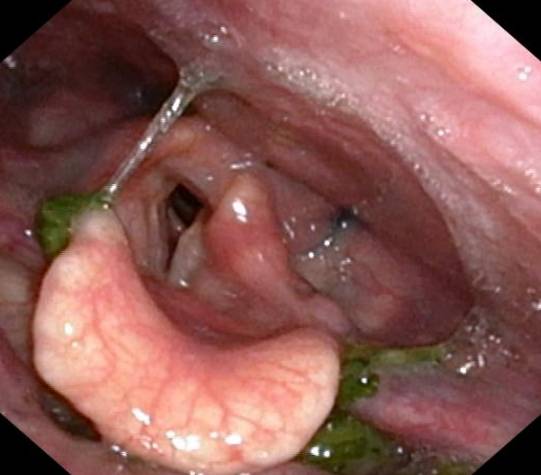
- 纖維內視鏡吞嚥檢查:由耳鼻喉科醫生將將細微的內視鏡經鼻腔進入喉嚨上方,俯瞰患者吞嚥不同質地食物的過程。醫生及治療師能直接觀察喉部組織顏色、殘餘物多寡以及聲帶閉合情況
評估完成後,專業團隊會根據結果制定個人化治療計劃,教導患者吞嚥代償技巧,如「低頭吞嚥」或「轉頭吞嚥」以保護氣管;亦會教授吞嚥功能復健運動,強化患者喉部肌肉。
總括而言,如發現身邊人士出現吞嚥困難的情況,應及早諮詢耳鼻喉科醫生並進行深入的評估,減低惡化風險。

專欄:浸醫與您
撰文:梁國雄醫生 耳鼻喉科中心主任
圖片來源:香港浸信會醫院提供