CKM症候群|BMI正常亦有中招風險?醫生揭開「代謝肥」損害心腎真相
「代謝肥」比外表肥胖更危險
提及肥胖,大眾往往聯想到體重超標或 BMI 數值過高。然而,鄧教授提醒這類「肥胖」較偏向外觀或物理指標上的肥胖,例如皮下脂肪過多、腰圍超標等,但真正威脅到健康則是隱性的「代謝肥」。
所謂「代謝肥」,是指體內脂肪過多而誘發身體出現「胰島素阻抗」²(Insulin Resistance),代表身體的代謝功能已出現異常,而導致肥胖。當分泌的胰島素效能下降,身體為了降低血糖,必須分泌更多胰島素,導致抽血時胰島素水平偏高,若不及時介入,長期的代謝失調最終會演變成糖尿病,甚至引發心臟與腎臟的併發症 。
迷思一:「大肚腩」等於代謝肥?
鄧教授提醒,若出現「大肚腩」(中央肥胖)人士要格外留意健康。他解釋,大肚腩除了眼見的皮下脂肪,更重要是反映了內臟脂肪過多。由於體內脂肪的積聚具有全身性,脂肪不會積聚在單一位置,當脂肪顯著堆積在腹部時,代表全身的血管也正受到代謝問題的負面影響。換句話說,「大肚腩」通常就是代謝功能亮起紅燈的訊號。
迷思二:瘦人都有「代謝肥」風險?
「我BMI正常,體重不算高,應該沒有代謝問題吧?」鄧教授指BMI並非一個絕對準確的指標,單靠BMI判斷可能存在健康盲點。BMI的局限在於無法區分脂肪與肌肉比例³。譬如健身人士的肌肉量高,可能導致BMI偏高,但其內臟脂肪低且代謝功能良好。相反,部分人士雖然BMI正常,但血糖可能已經偏高。特別是糖尿病初期患者,可能因糖分隨尿液流失,導致肌肉流失,外表雖然顯瘦,實則體內的代謝功能有機會早已失調。這類人士最容易因外觀符合「標準」而對健康風險不以為意,忽略了潛在危機。
鄧教授續指,儘管 BMI 有其局限性,但在臨床診斷及日常自我監測上,它依然是檢測健康風險的一個首要參考指標。
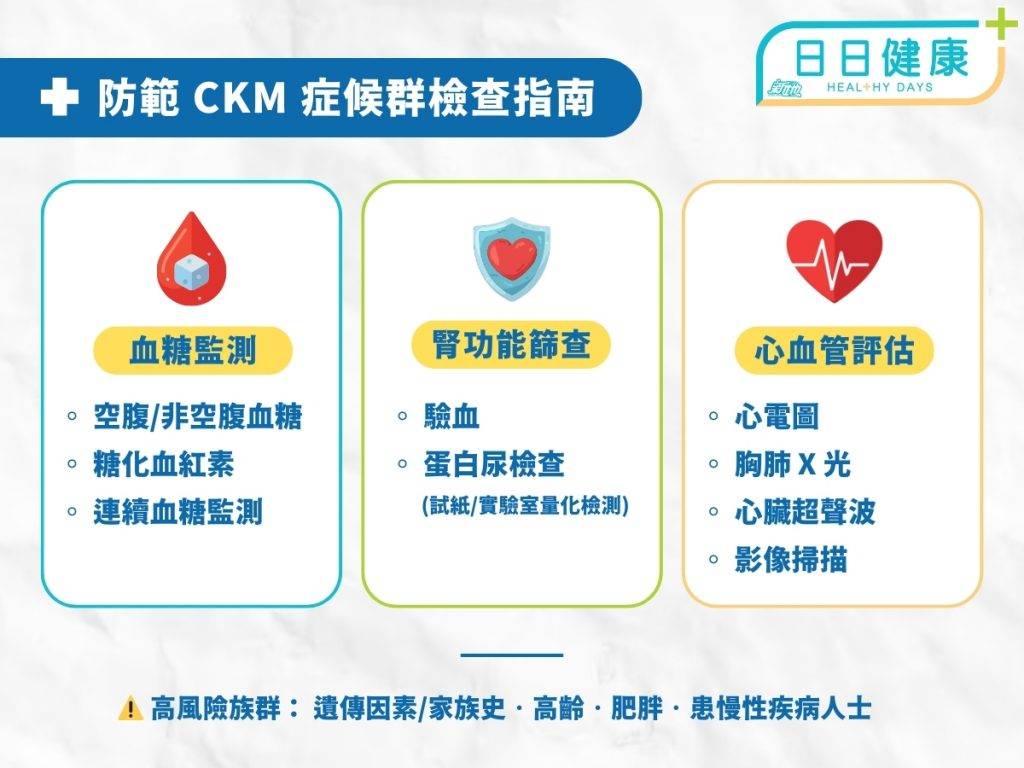
自我監測與臨床檢查方法
由於代謝肥胖與器官受損初期往往缺乏明顯徵狀,鄧教授強調主動監測關鍵指標是防範 CKM 症候群的第一步。除了最基礎的 BMI 自我檢測之外,高風險人士應定期進行臨床篩查,包括具遺傳因素或家族史、年長、肥胖以及患有慢性疾病等人士。
- 血糖及代謝監測
- 空腹或非空腹血糖:初步評估血糖狀況
- 糖化血紅素:反映過去 12 週的平均血糖控制水平
- 連續血糖監測:透過穿戴式裝置記錄血糖數據,監測代謝異常
- 腎臟功能篩查
- 驗血:直接評估腎功能指標
- 蛋白尿檢查:透過試紙自我檢查,或實驗室量化檢測有否蛋白尿
- 心血管評估
- 心電圖及胸肺 X 光:初步診斷心臟結構及觀察是否有心臟肥大或心衰竭跡象
- 心臟超聲波:評估心臟射血分數等功能指標
- 影像掃描:觀測血管鈣化、阻塞或收窄情況
「代謝肥」如第一塊骨牌 引發糖心腎共病惡性循環
「代謝肥」的可怕之處,在於它像骨牌效應的第一塊骨牌,一旦倒下,便會引發心臟、腎臟與血管的一連串健康危機,形成「糖心腎共病」(CKM症候群)。鄧教授解釋,過多的脂肪對腎臟具有直接的「脂毒性」⁴,會直接損傷腎臟。
此外,由「代謝肥」引發的胰島素阻抗會逐漸演變成糖尿病,數據顯示約四成糖尿病患者會出現不同程度的腎功能衰退與蛋白尿⁵,即所謂的「糖尿病腎病」。鄧教授進一步指出,肥胖亦常伴隨高血壓,而「糖尿病」與「高血壓」對心腎而言是極具威脅的「孖寶」。當高血糖引發血管病變,會導致心臟功能下降;當心臟泵血能力變弱,流往腎臟的血液減少⁶,形成「心腎綜合症」,就會令心腎功能陷入同步惡化的惡性循環。
從控制飲食到藥物治療
面對代謝肥所帶來的威脅,鄧教授強調並非無計可施,改善的第一步應由飲食著手。「年紀越大,新陳代謝減慢,單靠運動改善會越來越難。」他建議患者可以先由參考食物標籤、遵從醫囑控制卡路里攝取開始著手。
若調整生活模式後,體重、血糖等指標仍未如理想,便需要考慮藥物介入。鄧教授指出,近年新型藥物具備控制血糖與保護心腎的雙重功效。例如「SGLT-2 抑制劑」能阻止腎臟重新吸收糖分與鈉,助患者減重及降血壓,減低心衰竭同腎衰竭風險;另一類「GLP-1 受體促效劑」則透過模仿腸道荷爾蒙,除了降低血糖外,還能增加飽足感並抑制食慾,對減重效果尤為顯著。臨床數據證實,這些新型藥物在控制血糖的同時,能有效減低蛋白尿,保護心腎。
醫生案例分享一|長期糖尿病患者 綜合藥物穩定病情
性別:男士
年齡:70多歲
求診原因:糖尿病史十多年,蛋白尿指數由 600 升至 1000 mg/mg,腎功能降至三成
治療方案:綜合藥物治療(SGLT2 抑制劑、鹽皮質激素受體拮抗劑及 GLP-1 受體促效劑)
案例詳情:
患者 60 歲出頭確診糖尿病,70 多歲時腎功能已顯著受損。鄧教授先處方 SGLT2 抑制劑,蛋白尿雖曾下降但隨後回升,遂加用「鹽皮質激素受體拮抗劑」以減少腎臟炎症,但及後考慮到患者體重仍偏重,最後加入 GLP-1 受體促效劑進行綜合管理。經過多重藥物介入後,患者的體重、腎功能及蛋白尿情況得以穩定,避免腎臟功能急速惡化。
醫生案例分享二|患者「飲水都肥」藥物輔助三個月減重護腎
性別:中年女士
求診原因:BMI超過 30 kg/m2,體重嚴重超標,沒有糖尿病但代謝風險極高
治療方案:SGLT2 抑制劑及 GLP-1 受體促效劑針劑
案例詳情:
患者體重達八十幾公斤,曾指自己「飲水都肥」,因為對打針感抗拒,鄧教授先處方 SGLT2 抑制劑,但兩年來體重持續不減,增加健康風險。患者最終接受每週一次的 GLP-1 受體促效劑注射治療,降低血糖之外同時抑制食慾,三個月內體重減去十多公斤,有助減輕心臟及腎臟的負荷。
醫生案例分享三|隱形糖尿病患者 藥物治療減重10公斤
性別:男士
年齡:50 多歲
求診原因:驗身發現糖化血紅素高達10%以上(正常應低於 6.5%)
治療方案:綜合藥物治療(雙胍類藥物、SGLT2抑制劑及 GLP-1 受體促效劑)
案例詳情:
患者平時無病徵,直至身體檢查中才驚覺糖化血紅素高達10%以上,屬於嚴重糖尿病。由於患者體型肥胖且血糖極高,即時使用藥物治療,包括傳統的雙胍類藥物、SGLT2抑制劑,及後再加入 GLP-1 受體促效劑。患者在短時間內減重10公斤,血糖與體重目前均控制良好,有效預防後期的心腎併發症。